Como é feita a cirurgia para tumor cerebral?
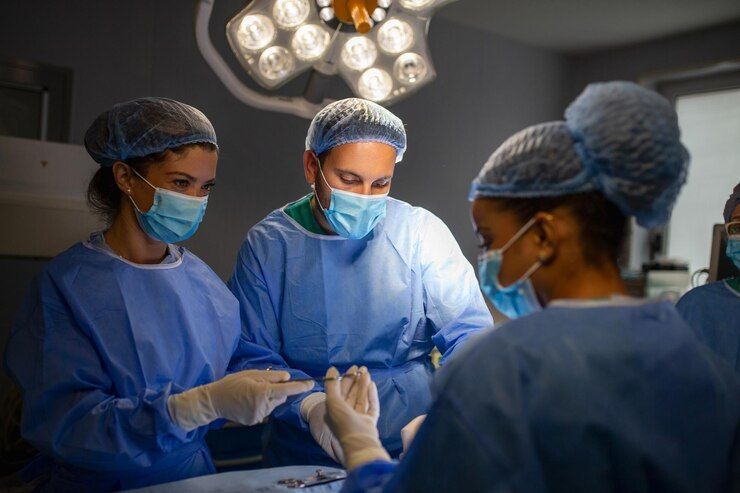
A cirurgia para tumor cerebral geralmente envolve uma craniotomia, onde o cirurgião remove uma seção do crânio para acessar o cérebro e extrair o tumor. Utilizando técnicas de imagem avançadas para guiar o procedimento.
A cirurgia para remover um tumor cerebral começa com a preparação do paciente, que inclui exames de imagem, como ressonância magnética (MRI) ou tomografia computadorizada (CT), para localizar exatamente o tumor e planejar a abordagem cirúrgica. Essa etapa é crucial para determinar o tamanho, a localização e a relação do tumor com as estruturas cerebrais vitais, permitindo ao cirurgião formular um plano cirúrgico preciso.
No dia da cirurgia, o paciente é submetido à anestesia geral, e uma área do couro cabeludo é raspada. Em seguida, o neurocirurgião realiza uma craniotomia, que envolve a remoção de uma parte do crânio para acessar o cérebro. A localização e o tamanho do corte dependem da localização do tumor. Ferramentas de imagem intraoperatória, como ultrassom ou MRI intraoperatório, podem ser utilizadas para ajudar a guiar a remoção do tumor.
Durante a cirurgia, o neurocirurgião trabalha delicadamente para separar o tumor do tecido cerebral circundante, minimizando os danos às áreas críticas do cérebro responsáveis por funções importantes. Em muitos casos, o objetivo é remover o máximo possível do tumor, preservando a função neurológica. Técnicas como a monitorização neurofisiológica intraoperatória são frequentemente empregadas para proteger as funções cerebrais vitais durante o procedimento.
Após a remoção do tumor, o cirurgião substitui o osso do crânio e fecha o couro cabeludo. A recuperação pós-operatória inclui monitoramento intensivo para detectar possíveis complicações, como inchaço cerebral ou infecção. A eficácia da cirurgia é avaliada através de exames de imagem pós-operatórios, e o tratamento adicional, se necessário, é planejado com base nesses resultados.
Quando é indicada a cirurgia para tumor cerebral?
A cirurgia para tumor cerebral é indicada quando o diagnóstico de imagem mostra uma massa que pode ser removida com segurança sem causar danos neurológicos significativos. Isso é determinado com base na localização, tamanho do tumor e seu efeito sobre as funções cerebrais. Tumores acessíveis que causam sintomas devido à pressão ou invasão do tecido cerebral são frequentemente alvos para remoção cirúrgica.
A decisão cirúrgica também depende do tipo de tumor, sendo mais comum em casos de neoplasias primárias cerebrais, como gliomas, ou metástases cerebrais que não respondem adequadamente a outras terapias, como radiação ou quimioterapia. A cirurgia pode ser a primeira linha de tratamento para aliviar sintomas como dores de cabeça, convulsões e déficits neurológicos, proporcionando também uma amostra para diagnóstico histológico definitivo.
Em alguns casos, mesmo que o tumor não possa ser completamente removido, a cirurgia é realizada para reduzir a massa tumoral e aliviar os sintomas causados pela pressão intracraniana. Isso é conhecido como descompressão ou cirurgia de debulking. A indicação cirúrgica nesses casos visa melhorar a qualidade de vida e facilitar o controle dos sintomas com tratamentos complementares.
A escolha pela cirurgia leva em conta também a idade do paciente, estado geral de saúde e preferências pessoais. A avaliação multidisciplinar envolvendo neurocirurgiões, oncologistas e radioterapeutas é fundamental para determinar o tratamento mais adequado, considerando os benefícios potenciais da cirurgia em relação aos riscos e impactos na funcionalidade e qualidade de vida do paciente.
Como funciona a recuperação da cirurgia para tumor cerebral?
A recuperação da cirurgia para tumor cerebral inicia-se no pós-operatório imediato, com o paciente geralmente permanecendo na unidade de terapia intensiva (UTI) para monitoramento rigoroso de sinais vitais, estado neurológico e potenciais complicações, como hemorragias, inchaço cerebral ou infecção. A duração da estadia na UTI varia conforme a complexidade da cirurgia e a resposta inicial do paciente.
Após a estabilização na UTI, o paciente é transferido para uma unidade de internação regular, onde a recuperação continua com avaliações frequentes por uma equipe multidisciplinar, incluindo fisioterapeutas, terapeutas ocupacionais e fonoaudiólogos. Esses profissionais auxiliam na recuperação de funções motoras, cognitivas e da fala, se necessário, adaptando o plano de reabilitação às necessidades individuais do paciente.
A duração da recuperação hospitalar pode variar de alguns dias a várias semanas, dependendo da extensão da cirurgia e da capacidade de recuperação do paciente. Após a alta hospitalar, a reabilitação continua ambulatorialmente, com acompanhamento neurológico regular para monitorar a saúde do paciente, avaliar a necessidade de tratamentos adicionais, como quimioterapia ou radioterapia, e gerenciar quaisquer efeitos a longo prazo ou sequelas da cirurgia.
O processo de recuperação é altamente individualizado, influenciado pelo tipo e localização do tumor, extensão da cirurgia, idade do paciente e condições de saúde pré-existentes. Os pacientes e suas famílias são orientados sobre como lidar com as mudanças no estilo de vida, necessidades de cuidados contínuos e adaptação às limitações que podem surgir após a cirurgia, visando maximizar a independência e a qualidade de vida.